Gezondheidsrisico’s bij hormonale contraceptie. In welke gevallen wordt dit beter afgeraden?
Gezondheidsrisico’s bij hormonale contraceptie
In welke gevallen wordt dit beter afgeraden?
- Inname van kunstmatige hormonen heeft invloed op diverse lichaamsfuncties.
- Er is een verhoogd risico op trombose voor alle leeftijden.
- Inname van hormonale contraceptie verhoogt het globale risico op kanker niet.
- Het cardiovasculaire risico situeert zich vooral bij vrouwen van plus 35 jaar die roken.
Inleiding
In het najaar van 2020 stierven twee jonge meisjes aan een trombose ten gevolge van het gebruik van hormonale anticonceptie, meer bepaald de combinatiepil. Dat leidde in de media soms tot kritische uitspraken over de kwaliteit van het anticonceptieconsult door de huisarts. Het gebruik van combinatiepreparaten is voor sommige vrouwen formeel af te raden wegens een te hoog risico op zowel trombo-embolische events als op arteriële cardiovasculaire problemen. Dit artikel geeft een overzicht van de gezondheidsrisico’s van hormonale anticonceptie.
Evenwicht tussen oestrogeen en progestageen
Hormonale contraceptie bestaat uit een combinatie van een oestrogeen en een progestageen (de klassieke combinatiepil, vaginale ring en de pleister ‘patch’). Eigenlijk is oestrogeen niet langer noodzakelijk voor het verhinderen van een eisprong, want het progestageen volstaat.
Ethinylestradiol
Het meest gebruikte oestrogeen is ethinylestradiol. De ethinylgroep werd aan het natuurlijke oestradiol toegevoegd omdat het hormoon dan veel trager metaboliseert in de lever en het endometrium, met als gevolg een voorspelbaar bloedingspatroon bij de pilgebruikster.
In enkele nieuwere pillen (Zoely, Qlaira) wordt toch het natuurlijke oestradiol of oestradiolvaleriaat (dat in het lichaam snel metaboliseert tot oestradiol) gebruikt, in de hoop het risico te verminderen op veneuze trombo-embolie en cardiovasculaire events. Het is voorlopig nog niet duidelijk of het gebruik van oestradiol deze risico’s inderdaad vermindert.1
De invloed op het endometrium blijkt gelijklopend aan die van ethinylestradiol bevattende pillen als het progestageen dienogest wordt toegevoegd, dat zelf ook een sterk effect heeft op het endometrium. Progestagenen verminderen endometriumproliferatie via hun interactie met oestrogeenreceptoren. Pilgebruiksters die overschakelen van een ethinylestradiolpil naar een pil op basis van natuurlijk estradiol, ervaren vaker een pilvrije periode zonder bloeding.
De intra-individuele en interindividuele variabiliteit in plasmawaarden van het oestrogeen is (zoals trouwens ook bij de progestagenen) erg groot. Dit verklaart waarom eenzelfde pil bij verschillende vrouwen verschillende effecten heeft en waarom een correct genomen pil na jaren gebruik plots toch kan falen. Als patch of vaginale ring zijn de hormoonniveaus stabieler (en bij de vaginale ring ook lager). De ‘gemiddelde systeembelasting’ bij de transdermale patch komt overeen met die van een 50 µg-pil.
Invloed van progestagenen
Interactie van kunstmatige progestagenen met progesteronreceptoren zorgt voor inhibitie van de ovulatie. Koppeling van het progestageen aan androgeenreceptoren kan zowel tot activatie als inhibitie leiden. De meest recent ontwikkelde progestagenen leiden tot een anti-androgeen effect, terwijl de eerste- en tweedegeneratieprogestagenen eerder een androgene invloed uitoefenen (tabel 1).
Progestagenen hebben ook een invloed op glucocorticoïdreceptoren (wat tot activatie van het stollingssysteem kan leiden) en mineralocorticoïde receptoren (zoutretentie). Op dit ogenblik is enkel voor drospirenone en voor progesteron zelf een anti-mineralocorticoïde effect vastgesteld.2
| Generatie | Progestageen | Androgeen effect | Anti-androgeen effect | Anti-mineralocorticoïde effect |
|---|---|---|---|---|
| Eerste | Norethynodrel | + | ||
| Norethisterone | + | |||
| Tweede | Levonorgestrel | + | ||
| Derde | Desogestrel | + | ||
| Gestodeen | + | |||
| Norgestimaat | + | |||
| Vierde | Drospirenone | + | + | |
| Niet geklasseerd | Cyproterone acetaat | + | ||
| Chlormadinone acetaat | + | |||
| Dienogest | + | |||
| Nomegestrol acetaat | + | |||
| Natuurlijk progesteron | + | + |
Dosering
Omwille van het risico op veneuze trombo-embolie worden tegenwoordig enkel nog hormonale preparaten gebruikt met een lage dosis ethinylestradiol (<35 µg). Er zijn geen aanwijzingen dat nog lagere dosissen (20 µg of 15 µg) het trombo-embolische risico verder doen dalen.4 Bij heel lage doseringen dreigt het endometrium minder stabiel te worden, met doorbraakbloedingen als gevolg. Oestrogenen zorgen ook voor een dosisafhankelijke onderdrukking van follikelontwikkeling in de eierstokken. Omdat deze follikels oestrogeen produceren, ontwikkelen sommige gebruikers van heel laag gedoseerde pillen – waardoor de follikelontwikkeling onvoldoende onderdrukt wordt – oestrogeengerelateerde klachten als borstgevoeligheid.
De Pearl-index (% mislukkingen/100 vrouwjaren) bij ‘perfect gebruik’ is 0,3 in de drie vormen (pil, pleister, ring). In het dagelijks leven (‘typical use’) is de Pearl-index echter 9, eveneens voor de drie toedieningsvormen. Het is opvallend dat de Pearl-index van hormonale contraceptie in het dagelijks leven stijgt: van 2% in 1973 tot 8,7 % in 2002 en tot meer dan 9% in recentere metingen.5
Wanneer moet hormonale contraceptie worden afgeraden?
Het gebruik van hormonale contraceptie die oestrogeen bevat, wordt formeel afgeraden in volgende situaties:
- antecedenten van veneuze trombose, longembolie, herseninfarct of hartaanval;
- familiale antecedenten van veneuze trombose, longembolie, herseninfarct of hartaanval in de eerste graad én <50 jaar;
- bekende trombogene mutaties (erfelijke trombofilie);
- migraine met aura;
- systolische bloeddruk ≥160 mmHg en diastolisch ≥100 mmHg;
- ernstige lever- of galaandoening (niet-gecompenseerde cirrose, maligne tumoren);
- diabetes met klinisch vastgestelde vasculaire complicaties, zoals retinopathie, nefropathie en neuropathie;
- dagelijks roken en >35 jaar.
Verhoogd risico op veneuze trombose
Individueel risico
Het risico voor veneuze trombo-embolie bij jonge vrouwen (≤35 jaar) die geen combinatiepil gebruiken, is laag (tabel 2). Naast diepe veneuze trombose (pulmonaire embolie) gaat het ook om trombose in mesenterische, hepatische of oculaire venen. Vrouwen die een dergelijke aandoening meemaakten, kunnen geen gecombineerde hormonale contraceptie meer gebruiken.
Het tromboserisico is groter bij pillen van de derde en vierde generatie. Het verdient dan ook aanbeveling om op te starten met een tweedegeneratiepil. Het is niet nodig om vrouwen die al langere tijd tevreden zijn met een derde- of vierdegeneratiepil over te schakelen naar een tweedegeneratiepil.
De impact van de progestagenen die gebruikt worden met oestradiol en oestradiolvaleriaat, is nog niet helemaal duidelijk, maar wellicht is dat risico niet hoger bij vierdegeneratiepillen en niet lager dan bij tweedegeneratiepillen op basis van ethinylestradiol als oestrogene component.
Het risico neemt verder toe met BMI en leeftijd: voor vrouwen <25 jaar met een BMI<25 is het risico op een trombo-embolisch event 1,7 per 10 000 vrouwenjaren per jaar, oplopend tot 26,5 voor vrouwen ouder dan 40 jaar met een BMI >30.6
Een zeldzame complicatie van hormonale contraceptie is cerebrale veneuze sinustrombose. De incidentie bij volwassenen is 0,13/10 000 vrouwen per jaar. Gebruik van hormonale contraceptie verhoogt het risico aanzienlijk (OR= 5,5), maar het aantal gevallen blijft zeer beperkt vanwege de lage basisincidentie.7
| Invloed van kunstmatige hormonen | Kans op trombose per 10 000 vrouwen per jaar |
|---|---|
| Geen gebruik van hormonen | 2 |
| Zwangerschap | 48-60 |
| Levonorgestrel, norethisterone, norgestimaat | 5-7 |
| Etonogestrel, norgestromil | 6-12 |
| Drospirenone, gestodeen, desogestrel | 9-12 |
| Chlormadinone, dienogest, nomegestrol | Onbekend |
Familiale antecedenten
Naast leeftijd en BMI zijn een belaste familiale voorgeschiedenis en erfelijke trombofilie onafhankelijke risicofactoren die de kans op een trombo-embolisch event doen toenemen. In tegenstelling tot het risico op een cardiovasculair event, kan roken niet als onafhankelijke risicofactor beschouwd worden bij een trombo-embolie.
Een familiale voorgeschiedenis is klinisch relevant als een eerstegraadsfamilielid van minder dan 50 jaar een trombo-embolisch event heeft gehad.9 Het verhoogt, zonder pilgebruik, het risico op trombose of embolie met een factor 2 tot 3. Samen met hormonale contraceptie verhoogt het risico 15 maal ten opzichte van een vrouw zonder familiale belasting die geen pil gebruikt.
Erfelijke trombofilie
Ook erfelijke trombofilie is een onafhankelijke risicofactor en daarom is een combinatiepil, ring of patch hier niet aan de orde. De basale incidentie van trombo-embolie bij ‘AntithrombinIII deficiëntie’ is 48 tot 70 per 10 000 vrouwen per jaar en stijgt tot 430-462 bij pilgebruiksters. Voor ‘Prothrombin 20210A mutatie Factor V Leiden (heterozygoot)’ is dat respectievelijk 19 en 49-200 per 10 000 vrouwen per jaar.8
Verschillende bindweefselaandoeningen, in de eerste plaats systemische lupus erythematosus, geven aanleiding tot het verschijnen van antifosfolipide antilichamen, die het risico verhogen op zowel trombo-embolische events als op arteriële cardiovasculaire problemen. Daarom is het gebruik van hormonale contraceptie tegenaangewezen.
Verhoogd risico op arteriële trombo-embolie
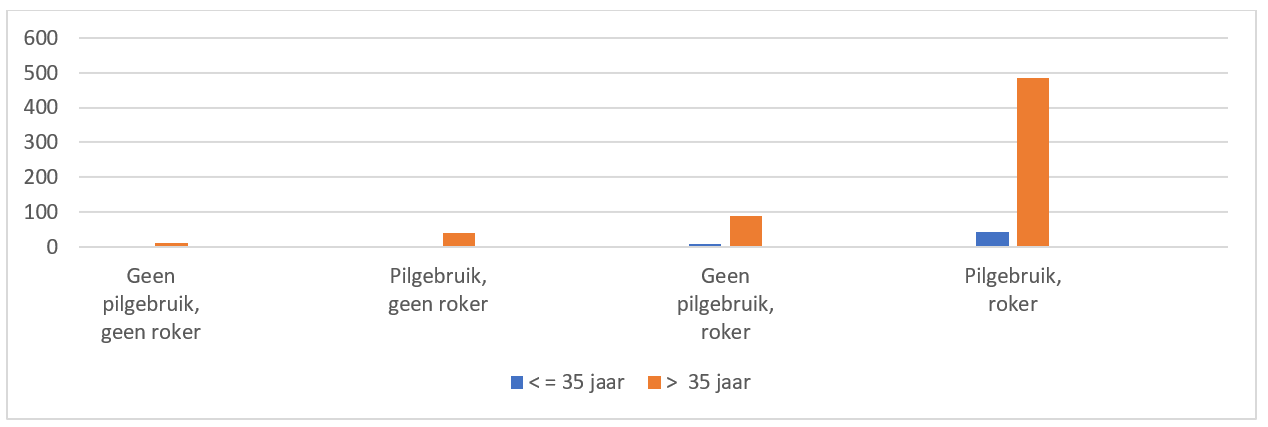
Gebruik van hormonale contraceptie met oestrogenen verhoogt niet enkel het risico op veneuze trombose: ook de arteriële cardiovasculaire risico’s nemen toe, met name: acuut myocardinfarct en herseninfarct (figuur).
In de leeftijdscategorie 35-39 jaar is de basale incidentie van acuut myocardinfarct 12,2/100 000 vrouwjaren en bij de 40-44-jarigen is het 24,4 per 100 000 vrouwen per jaar. Gebruik van hormonale contraceptie verdubbelt het risico. Ook het risico op herseninfarct verdubbelt; het risico blijft hetzelfde ongeacht het gebruikte progestageen.10
Arteriële trombose doet zich vooral voor bij vrouwen ouder dan 35 jaar. Allerlei secundaire factoren verhogen de risico’s op arteriële trombo-embolie. Bij het individueel afwegen van risico’s en baten is het essentieel om alle risicofactoren samen te bekijken.
Figuur: Gecombineerd risico van leeftijd en roken. Incidentie acuut myocardinfarct per miljoen vrouwen per jaar.11

Verhoogd risico bij migraine
Migraine zonder aura verhoogt het risico op herseninfarct (odds ratio= 2,3 tot 3,7) en voor een migraine met aura is dat een factor 4 (odds ratio= 3,8 tot 8,6).
Een vrouw met migraine die hormonale contraceptie met oestrogenen gebruikt, ziet het risico stijgen met een factor (odds ratio) 5 tot 17. Vrouwen met migraine (zonder aura) die roken, zien het risico tot een factor 10 toenemen (odds ratio= 10,2), terwijl vrouwen met migraine met aura én roken de kans op herseninfarct 34 maal zien stijgen (odds ratio= 34,4).
Voor vrouwen die lijden aan migraine met aura, is gecombineerde hormonale contraceptie uitgesloten. Ook voor vrouwen die aan migraine zonder aura lijden, wordt deze vorm van contraceptie sterk afgeraden. De enige uitzondering zijn misschien jonge vrouwen die aan cyclusgebonden migraine zonder aura lijden en die nooit eerder een combinatiepil gebruikten. Bij hen kan gebruik van hormonale contraceptie verlichting brengen.
Verhoogd risico bij hypertensie
Bij een vrouw met een arteriële bloeddruk van systolisch ≥160 mmHg of diastolisch ≥100 mmHg is hormonale contraceptie niet aan de orde. Bij een mildere arteriële hypertensie is een ‘restrictief gebruik’ mogelijk (enkel hormonale anticonceptie gebruiken als er geen alternatieven zijn).
Het bepalen van de arteriële bloeddruk is dan ook noodzakelijk vooraleer een patiënte een eerste voorschrift krijgt.
Verhoogd risico bij diabetes
Patiënten met diabetes bij wie reeds vasculaire schade is vastgesteld, kunnen geen hormonale contraceptie gebruiken. Bij patiënten met ongecompliceerde diabetes wordt het gebruik eerder afgeraden, omdat oestrogenen mogelijk een effect op het glucosemetabolisme kunnen hebben, al is het klinisch belang hiervan wellicht beperkt. Omdat de prevalentie van niet-herkende diabetes bij jonge vrouwen laag is, is het niet zinvol om voorafgaand aan een eerste voorschrift te screenen op diabetes.
Tot de leeftijd van 35 jaar is één risicofactor (obesitas, migraine, hypertensie, roken, diabetes, dyslipidemie) nog aanvaardbaar om hormonale contraceptie te gebruiken, tenzij migraine met aura, wat een formele contra-indicatie is. Vanaf 35 jaar weegt elke risicofactor zwaarder door en is hormonale contraceptie met oestrogenen af te raden. Een uitzondering kan evenwel gemaakt worden voor migraine zonder aura, waarbij restrictief gebruik in een beperkt aantal gevallen mogelijk is.
Verhoogt hormonale anticonceptie het risico op kanker?
Het innemen van kunstmatige hormonen heeft invloed op het ontstaan van benigne en maligne neoplasieën, zowel inhibitie als stimulatie kunnen voorkomen. De incidentie van ovariumcarcinoom en endometriumcarcinoom dalen allebei met 50% bij pilgebruikers. Het beschermende effect neemt toe naarmate de pil langer gebruikt wordt en houdt aan tot minstens 28 jaar na het stopzetten van pilgebruik.12
Het risico op borstkanker daarentegen neemt toe met ±20% (odds ratio= 1,2). Het risico is het grootst bij actuele gebruikers en recente ex-gebruikers (minder dan zes maanden gestopt). Het risico neemt af na het stoppen van de hormonale contraceptie en is volledig uitgedoofd tien jaar na het staken van de inname.13
De frequentie van cervixcarcinoom stijgt bij gebruik van hormonale contraceptie. De inname van kunstmatige hormonen versnelt de ontwikkeling van CIN naar volgende stadia van dysplasie en fungeert (net als roken) als een cofactor in het ontstaan van baarmoederhalskanker.14 Zelfs als een pilgebruikster rookt, is de versnelde ontwikkeling naar carcinoom niet van die aard om het opsporingsschema voor cervixkanker aan te passen.
Het globale plaatje inzake pilgebruik en het ontstaan van een maligne aandoening oogt geruststellend. In 1968 rekruteerde de Royal College of General Practitioners 23 000 pilgebruikers en 23 000 niet-gebruikers. Deze cohortstudie loopt nog steeds en momenteel is het relatief risico bij pilgebruikers op ‘eender welke kanker’ gelijk aan 0,99.15
Verhoogt hormonale anticonceptie het risico op depressie?
De associatie van stemmingswisselingen en geslachtshormonen is bekend: risico op depressie in de menopauze, alsook het premenstrueel dysforisch syndroom. Toch is er tot op heden maar één studie die een verband tussen depressie en hormonale contraceptie suggereert.16
Op basis van het nationaal voorschriftenregister en het psychiatrisch centraal register volgden Deense onderzoekers van 2000 tot 2013 een cohort op van 1 miljoen vrouwen in de leeftijdscategorie 15 tot 34 jaar. De studie vond een relatief risico (RR) voor een eerste voorschrift antidepressiva van 1,2 voor de combinatiepil, 1,3 voor de ‘progestagen only pill’ (POP) en 1,4 voor het hormoonspiraal. Het meest verontrustend was de observatie bij adolescenten (15-19 jaar), waar een RR van 1,8 voor de combinatiepil werd gevonden. Het eerste voorschrift van antidepressiva werd gemiddeld drie tot zes maanden na het starten van de pil uitgeschreven. Na zes maanden pilgebruik nam de kans op een antidepressivavoorschrift wel af, met een terugkeer naar baseline na ongeveer vier jaar pilgebruik.
Vanwege de gebruikte onderzoeksmethodiek (retrospectief) is er echter veel kritiek op deze studie, waarvan de conclusies daarom omstreden blijven.
Goede anticonceptiecounseling begeleidt vrouwen (en hun partner) bij de zoektocht naar een middel dat best bij hen past, onder andere door het in kaart brengen van risicofactoren en contra-indicaties. Daarnaast is het eveneens belangrijk om stil te staan bij de beleving van de vrouw: wat zijn haar behoeften, verwachtingen en bekommernissen? Dit zowel bij de opstart als bij opvolgconsulten.
Op de website van Sensoa (www.allesoverseks.be/anticonceptie) kunnen vrouwen een checklist invullen om te kijken welk middelen aansluiten bij de behoeften die zij hebben. Het is belangrijk dat vrouwen weten dat er keuzemogelijkheden zijn en dat hun keuze voor een middel kan veranderen doorheen het vruchtbare leven. Ter ondersteuning van het anticonceptieconsult is er ook de richtlijn ‘Hormonale anticonceptie’ opgesteld door Domus Medica.17
- Dinger J, Do Minh T, Heinemann K. Impact of estrogen type on cardiovascular safety of combined oral contraceptives. Contraception 2016;94:328-39.
- Schindler AE, Campagnoli C, Druckmann R, Huber J, Pasqualini JR, Schweppe KW, Thijssen JH. Classification and pharmacology of progestins. Maturitas 2003;46 Suppl 1:S7-S16.
- Mueck AO, Sitruk-Ware R. Nomegestrol acetate, a novel progestogen for oral contraception. Steroids 2011;76:531-9.
- Lidegaard Ø, Nielsen LH, Skovlund CW, Skjeldestad FE, Løkkegaard E. Risk of venous thromboembolism from use of oral contraceptives containing different progestogens and oestrogen doses: Danish cohort study, 2001-9. BMJ 2011;343:d6423.
- Trussell J, Portman D. The creeping Pearl: Why has the rate of contraceptive failure increased in clinical trials of combined hormonal contraceptive pills? Contraception 2013;88:604-10.
- Rabe T. Contraception and thrombophilia - A statement from the German Society for Gynecological Endocrinology and Reproductive Medicine (DGGEF e.V.) and the Professional Association of German Gynaecologists. J Reproduktionsmed Endokrinol 2011;8:126-67.
- Silvis SM, Middeldorp S, Zuurbier SM, Cannegieter SC, Coutinho JM. Risk factors for cerebral venous thrombosis. Semin Thromb Hemost 2016;42:622-31.
- van Vlijmen EF, Wiewel-Verschueren S, Monster TB, Meijer K. Combined oral contraceptives, thrombophilia and the risk of venous thromboembolism: a systematic review and meta-analysis. J Thromb Haemost 2016;14:1393-403.
- Bezemer ID, van der Meer FJ, Eikenboom JC, Rosendaal FR, Doggen CJ. The value of family history as a risk indicator for venous thrombosis. Arch Intern Med 2009;169:610-5.
- Xu Z, Li Y, Tang S, Huang X, Chen T. Current use of oral contraceptives and the risk of first-ever ischemic stroke: A meta-analysis of observational studies. Thromb Res 2015;136:52-60.
- WHO Collaborative Study of Cardiovascular Disease and Steroid Hormone Contraception. Acute myocardial infarction and combined oral contraceptives: results of an international multicentre case-control study. Lancet 1997;349:1202-9.
- Vessey M, Yeates D. Oral contraceptive use and cancer: final report from the Oxford-Family Planning Association contraceptive study. Contraception 2013;88:678-83.
- Collaborative Group on Hormonal Factors in Breast Cancer. Breast cancer and hormonal contraceptives: collaborative reanalysis of individual data on 53 297 women with breast cancer and 100 239 women without breast cancer from 54 epidemiological studies. Lancet 1996;347:1713-27.
- Hannaford PC, Selvaraj S, Elliott AM, Angus V, Iversen L, Lee AJ. Cancer risk among users of oral contraceptives: cohort data from the Royal College of General Practitioner's oral contraception study. BMJ 2007 Sep 29;335:651.
- Iversen L, Sivasubramaniam S, Lee AJ, Fielding S, Hannaford PC. Lifetime cancer risk and combined oral contraceptives: the Royal College of General Practitioners' Oral Contraception Study. Am J Obstet Gynecol 2017;216:580.e1-580.e9.
- Skovlund CW, et al. Association of hormonal contraception with depression. JAMA Psychiatry 2016;73:1154-62.
- Peremans L, van Leeuwen E, Delvaux N, Keppens K, Yilkilkan H. Richtlijn voor goede medische praktijkvoering: Hormonale anticonceptie. Huisarts Nu 2012;41:S1-S32.
- Sven Todts is arts;
- Katrien Vermeire is beleidsmedewerker reproductieve gezondheid Sensoa.
Citeer dit artikel
Todts S, Vermeire K. Hormonale contraceptie en gezondheidsrisico’s: in welke gevallen wordt dit beter afgeraden? Huisarts Nu 2021;50(2):online publicatie.