Hoe verloopt de covidvaccinatie dit najaar? Overzicht van de huidige evidence, doelgroepen en risicofactoren
Hoe verloopt de covidvaccinatie dit najaar?
Overzicht van de huidige evidence, doelgroepen en risicofactoren
- Covidinfecties zijn relatief zeldzaam tijdens de zomermaanden, maar verspreiding van SARS-CoV-2 neemt fors toe in herfst en winter.
- Na vaccinatie neemt de immuniteit tegen een milde symptomatische infectie af na enkele maanden, maar de bescherming tegen ernstige covidinfecties blijft aanhouden.
- Een natuurlijke infectie binnen enkele weken voor of na vaccinatie geeft een optimale bescherming tegen ernstige covidinfecties.
- Het covidvaccin voor het najaar 2023 beschermt tegen de meest recente varianten van omikron.
- Vaccinatie tegen influenza en covid (influenza in de linkerarm en covid in de rechterarm) kan gelijktijdig gebeuren, bij voorkeur tijdens de laatste twee weken van oktober.
- Sinds begin september 2023 neemt de concentratie van SARS-CoV-2 toe in afvalwater en stijgt het aantal luchtwegeninfecties.
Inleiding
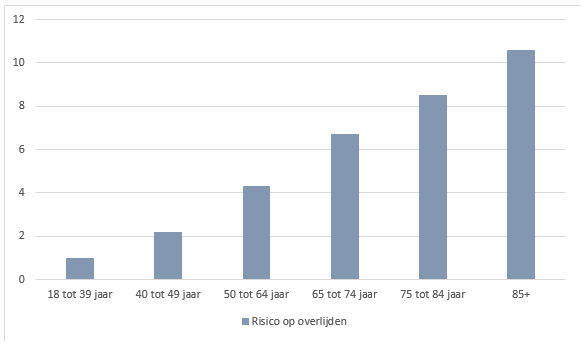
Vanaf het begin van de COVID-19-pandemie was duidelijk dat leeftijd een belangrijke rol speelt in het risico op hospitalisatie, opname op intensieve zorgen en overlijden. Leeftijd blijft nog steeds de grootste risicofactor voor een ernstig verloop (en overlijden) ten gevolge van een COVID-19-infectie.
Dat blijkt uit de sterfteanalyses in de Verenigde Staten tijdens de epidemie van februari 2020 tot juli 2022 (zie figuur).1 Voor (gezonde) 85-plussers is het risico op een dodelijk aflopende COVID-infectie tien keer groter dan voor de referentiecategorie van 18 tot 39 jaar.

Bovenop de leeftijd vormen comorbiditeiten een extra risicofactor op een ernstig verloop van COVID-19. Het gaat om obesitas (BMI>30), diabetes met complicaties, chronisch nierfalen, chronisch longlijden, neurologische aandoeningen, hartfalen, cardiovasculaire pathologie en chronische leveraandoeningen. Eén comorbiditeit verhoogt het leeftijdsspecifiek risico met 50% (risicofactor 1,5). Twee tot vijf comorbiditeiten zorgen voor een toename met 160% (risicofactor 2,6) en bij complexe patiënten met meer dan vijf comorbiditeiten loopt de risicoverhoging op tot 230% (risicofactor 3,3).
Patiënten met immunosuppressie als gevolg van een ziekte of behandeling lopen een extra risico met bovendien een mogelijk verlaagde doeltreffendheid van het vaccin.
Wanneer vaccineren?
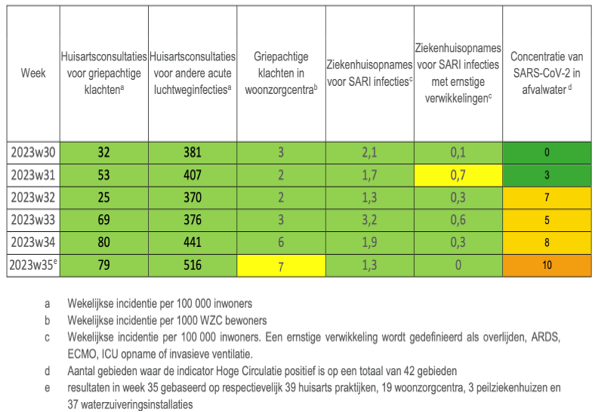
Gebaseerd op voorgaande jaren circuleert het COVID-19-virus op een laag niveau gedurende lente en zomer. Vanaf begin september neemt de concentratie van SARS-CoV-2 toe in het afvalwater en stijgt het aantal luchtwegeninfecties (zie tabel). Dat is een vergelijkbaar patroon met griep. Daarom kan gelijktijdige vaccinatie tegen influenza en COVID-19 gebeuren in de loop van de maand oktober.
Deze werkwijze blijkt veilig en effectief, hoewel sommige studies een vermindering in immunogeniciteit laten zien na gelijktijdige vaccinatie tegen COVID-19 en seizoensgriep. De kleine afname in antilichaamtiters na gelijktijdige vaccinatie is waarschijnlijk klinisch niet relevant. Trouwens, bepaling van antilichaamtiters heeft geen zin om te weten of een bijkomende booster voor een individu zinvol is.
Als de vaccins niet gelijktijdig worden toegediend, zijn september en oktober de optimale periode voor het vaccin tegen COVID-19. Vanaf midden oktober start de ideale inentingsperiode voor het vaccin tegen influenza.
Voor het covidvaccin wordt een interval van zes maanden aanbevolen tussen de herfstdosis en een vorige booster. Een boostervaccinatie na een pas doorgemaakte covidinfectie geeft een prima (extra) bescherming tegen een ernstige covidinfectie, net zoals het doormaken van een covidinfectie korte tijd na de inenting tegen COVID-19.
Er is een afspraak om het griepvaccin (infLuenza) in de linkerarm in te spuiten en het covidvaccin in de (coRona) rechterarm.1 Zo is het mogelijk om lokale reacties op de inenting te differentiëren tussen het influenzavaccin en het covidvaccin.
Een covidinfectie vóór of na de voltooiing van de covidvaccinatie heeft een boostereffect en resulteert in een hybride immuniteit met de hoogste niveaus van bescherming. Ook dan neemt de bescherming tegen onschuldige symptomatische infecties af, maar blijft de bescherming tegen diepere infecties op een hoger peil.
Wie vaccineren?
De focus voor covidboosters ligt bij mensen met een verhoogd risico op overlijden of een ernstig ziekteverloop: 65-plussers, personen die in een instelling voor langdurige zorg verblijven en alle zwangere vrouwen in elk stadium van de zwangerschap.
Komen ook in het vizier van een covidvaccinatie: elke patiënt van 18 jaar of ouder met ten minste één onderliggende chronische aandoening, zelfs als deze gestabiliseerd is. Het is onduidelijk of ongecompliceerde hypertensie als enige comorbiditeit een voldoende hoge risicofactor vormt om covidvaccinatie aan te raden.
Personen met ernstige neuropsychiatrische aandoeningen, zoals depressie, verstandelijke beperking, dementie en schizofrenie, vormen wel een doelgroep voor het covidvaccin. Ook mensen met een zeldzame ziekte zijn kandidaten om het vaccin aan te raden.
Roken (huidige rokers én voormalige rokers) verdubbelt het risico op een ernstige COVID-19-infectie, bovenop leeftijd en onderliggende comorbiditeiten. Ook fysiek inactieve mensen, personen met alcoholmisbruik of een chronische drugproblematiek lopen een extra risico. Een individuele risicoanalyse laat toe om het nut van een covidbooster in te schatten voor deze patiënten.
Zwangere vrouwen die nog niet werden gevaccineerd tegen COVID-19 ontvangen een primovaccinatie, gevolgd door een herhalingsinenting na zes maanden. Zwangeren die in het verleden al een basisvaccinatie of herhalingsinenting kregen, ontvangen een bijkomende booster, met een interval van zes maanden tussen de vorige. Observationele studies wijzen erop dat COVID-19-vaccinatie met een mRNA-vaccin tijdens de zwangerschap geen nadelige gevolgen heeft voor de zwangerschap en voor het kind (evidence van afwezigheid van effect). Een zwangere die COVID-19 doormaakt, heeft een grotere kans op complicaties dan een niet-zwangere vrouw van dezelfde leeftijd en constitutie
Hoewel de bescherming tegen een symptomatische infectie met de omikronvariant snel afneemt, adviseert de Hoge Gezondheidsraad om zorgverleners op individuele basis zoveel mogelijk te beschermen om het risico op overdracht naar de meest kwetsbare patiënten zo klein mogelijk te houden en ervoor te zorgen dat de gezondheidszorg tijdens de kritieke winterperiode voor alle patiënten optimaal functioneert.
Deze vaccinatiestrategie voor zorgverleners betekent niet het achterwege laten van de gekende beschermmaatregelen.
In het verlengde hiervan situeert zich de cocoonstrategie, waarbij inwonenden en (mantel)zorgers van personen met een ernstige aantasting van het immuunsysteem gevaccineerd worden om deze persoon te omringen met een extra bescherming.
Hoe effectief zijn de covidvaccins?
Een recente review vat de beschermende kracht van de covidvaccin samen.2 Daarbij werd het voorkomen van een covidinfectie als uitkomst genomen. De doeltreffendheid (efficacy) werd uitgelicht uit gecontroleerde klinische studies, terwijl de effectiviteit in 'real life' (effectiveness) naar voor kwam in observationele studies.
Voor de originele mRNA-vaccins is de doeltreffendheid tegen de originele SARS-CoV-2-stam na de eerste dosis 84% en na de tweede dosis 93%. De effectiviteit van een eerste dosis van het mRNA-vaccin ligt rond de 67%, terwijl deze opklimt naar 90% na een tweede dosis.
Het covidvaccin voor de herfst 2023 is aangepast aan de momenteel circulerende varianten van het virus, zodat een vergelijkbare bescherming te verwachten valt.
Na enkele maanden verdwijnt de bescherming tegen een symptomatische covidinfectie, maar blijft deze tegen een ernstige covidinfectie behouden: 60% bescherming tegen hospitalisatie en overlijden twee weken na de tweede dosis en langzaam afnemend tot een bescherming van 30% na zes maanden.3,4 Een booster na zes maanden brengt de bescherming opnieuw naar het peil van de tweede inenting.
Het coronavirus krijgt langzaam maar zeker zijn plaats naast het influenzavirus als belangrijke boosdoener voor hospitalisaties en overlijdens in de winterperiode, in het bijzonder bij risicogroepen en kwetsbare personen. Daarom is het belangrijk om deze patiëntenpopulatie dit najaar te bereiken en te motiveren voor covidvaccinatie.
Het najaar van 2023 is het eerste seizoen dat de covidvaccinatiecampagne door de eerstelijnsgezondheidszorg gedragen wordt. Huisartsen moeten voldoende ondersteund moeten om deze campagne te doen slagen.
- Hoge Gezondheidsraad. COVID-19-vaccinatie - Vaccinatiestrategie voor de Belgische bevolking voor 2023-2024. Brussel: HGR; 2023. Advies nr. 9766.
- Soheili M, Khateri S, Moradpour F, et al. The efficacy and effectiveness of COVID-19 vaccines around the world: a mini-review and meta-analysis. Ann Clin Microbiol Antimicrob 2023;22:42.
- Lin DY, Xu Y, Gu Y, et al. Effectiveness of bivalent boosters against severe omicron infection. N Engl J Med 2023;388:764-6.
- Lin DY, Xu Y, Gu Y, Zeng D, Sunny SK, Moore Z. Durability of bivalent boosters against omicron subvariants. N Engl J Med 2023;388:1818-20.
- Dirk Avonts is hoofdredacteur van Huisarts Nu;
- Anneleen Janssen is coördinator Richtlijnen bij Domus Medica.